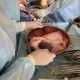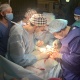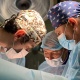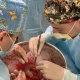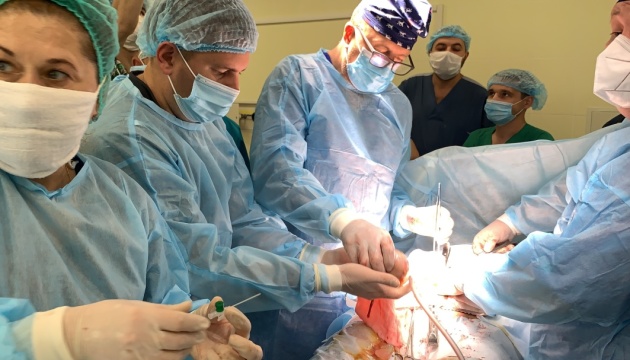
Операція «трансплантація»: чи створять українські хірурги конкуренцію закордонним
Щороку в Україні сотні мільйонів гривень витрачаються на лікування наших громадян в закордонних клініках. Обсяг фінансування програми «Лікування громадян України за кордоном» у 2016 році – 388 млн грн, у 2019 – 690 млн грн, а на 2020-й бюджет передбачив 1,09 млрд. Чималі гроші. Відсотків 99% серед причин виїзду на лікування за кордон – трансплантації, яких не роблять поки в Україні, говорить Наталія Ліпська, керівниця благодійного фонду «Крила надії». Та навіть оплативши 450 пересадок, запланованих цього року (рекорд за всю історію програми), не вдасться покрити й десятої частини потреб (близько 6000 трансплантацій щороку). Ще й додалося проблем: країни, де досі українцям майже безперебійно допомагали, змінили правила надання органів іноземцям. Єдиний шанс на порятунок – не сподіватися на когось, а розвивати власну трансплантологію. Дуже перспективний напрям для української медицини, впевнені експерти.
86 РОКІВ ВІД ПЕРШОЇ НИРКИ ДО РОЗБЛОКУВАННЯ ПЕРЕСАДОК
Без «закордону» поки не впоратися, але й покладатися повністю на нього не варто. «Досі левову частку органів нам давали Індія та Білорусь, зараз Індія відпала через зміни в законодавстві – жоден з моїх пацієнтів не був трансплантований там за останні 1,5 роки, – розповідає колишня волонтерка Липська, що 15 років тому взялася рятувати онкохворих дітей. – Є підопічні діти, які вже більше року стоять у черзі на нирку». Щоб не пропустити орган, який раптом з’явиться, пацієнти місяцями живуть у Білорусі чи Індії. І все одно в першу чергу забезпечені будуть громадяни цих країн, а нашим – що залишиться по квоті. Білоруси нещодавно визначили ліміт у 30 органів для іноземних пацієнтів на рік. «Наразі черга оплачена, здається, вже на 5-7 років наперед. Не факт, що всі люди дочекаються», – говорить вона. – Тільки власні трансплантації нас порятують».
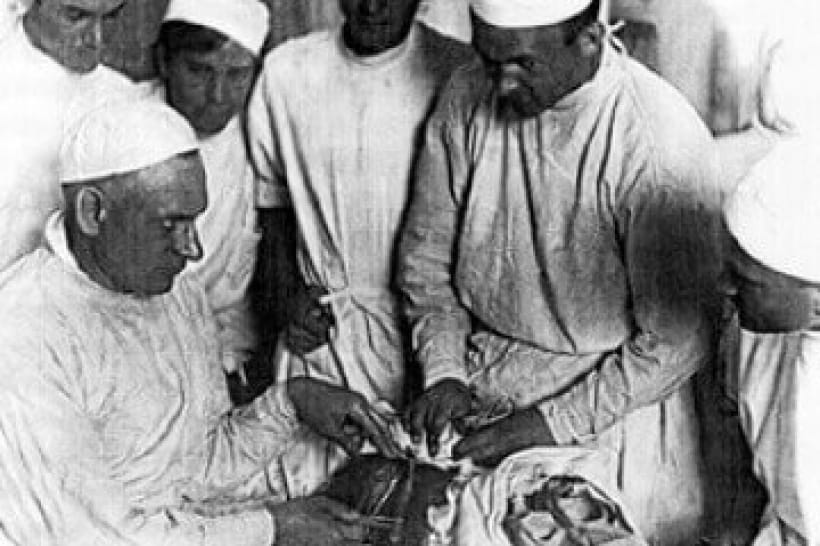
Насправді вчити українців робити пересадки органів не треба – швидше, відновити традиції. Взагалі, перша у світі пересадка нирки від людини до людини (та що там – людського органу взагалі) була зроблена руками саме хірурга-українця – Юрія Вороного. Він здійснив сміливий експеримент навесні 1933 року в хірургічному відділенні Першої радянської міської лікарні в Херсоні – пересадив нирку померлого жінці, що отруїлася сулемою. Протягом 1949 року в Житомирській обласній лікарні Вороний виконав ще чотири операції з пересадження трупної нирки, і лише через рік в США провели першу вдалу аналогічну операцію (пацієнтка прожила з нею 10 місяців). І далі в СРСР з пересадками нирок майже не було проблем. З 1994 року в Україні проводять трансплантації печінки (в 2012-му фахівці Інституту хірургії та трансплантології імені О. О. Шалімова пересадили 100-ту, «ювілейну» печінку). Трансплантація серця – операція ще досі з розряду унікальних, але вперше таку у нам провели ще у 2001-му. Чому ж галузь загальмувала?
Досі в Україні діяла фактична заборона на «трупні» трансплантації. Згідно ухваленого у 1999 році закону "Про трансплантацію органів та інших анатомічних матеріалів людини" органи на пересадку не мали права брати, якщо помираюча людина не давала на це згоду. Її могли дати родичі померлого, але цю опцію нівелювала обов’язкова бюрократична складова. Законодавча проблема починалася з самого визначення понять, які мав би містити закон, та упустив, говорить Павло Ковтонюк, заступник міністра охорони здоров'я України у 2016-2019 роках. «Була відсутня ціла галузь права, яка регулювала б цю сферу. Лікар і лікарня мали брати на себе величезні ризики, щоб зробити пересадку, – пояснює він. – Велику дискусію викликав, наприклад, аспект фіксації смерті мозку: у який момент людину вважати мертвою і можна брати орган».

Нарешті, процес розблоковано. У травні 2018 року відбулися перші зміни до законодавства – дозволили трансплантацію від несімейного донора, але презумпція незгоди залишилася. А наприкінці 2019 року до закону внесли низку справді суттєвих змін, і в МОЗ запустило пілотний проєкт, до якого приєдналися 12 медзакладів у Києві, Львові, Одесі, Харкові, Дніпрі, Ковелі, Запоріжжі та Черкасах. Лікарні отримали ліцензію, стали Центрами трансплантації і отримали фінансування на 2020 рік, якого, за попередніми розрахунками, має вистачити на понад 100 трансплантацій. Цього цілком досить для хорошого старту. Наприкінці 2019 року справжній сюрприз влаштувала Ковельська центральна районна лікарня – там вперше за всі останні 15 років в Україні провели посмертну пересадку серця. У лютому – другу. За даними МОЗ, це серце дісталося 59-річному киянину, який пережив вже два інфаркти. У 2019 році чоловік став на облік за програмою «Лікування громадян України за кордоном», йому мали провести операцію у Білорусії, але клініка відмовила пацієнту через медичні застереження. А у Ковелі впорались.
Естафету підхопила Клінічна лікарня швидкої медичної допомоги міста Львів – від початку року там провели вже 21 «трупну» пересадку (і це не рахуючи операцій від родинного донорства). У квітні в столичному НДСЛ «Охматдит» успішно провели першу в історії української медицини неродинну трансплантацію кісткового мозку. Що не кажіть, а крига скресла.
НАЗДОГНАТИ БІЛОРУСЬ
У сфері пересадок органів варто рівнятись на сусідів. Серед країн колишнього СРСР Білорусь посідає перше місце за кількістю виконаних трансплантацій: 50 на 1 мільйон жителів республіки, повідомляє сайт Української асоціації медичного туризму. За кількістю трансплантацій нирки на мільйон населення Білорусь на першому місці серед ексрадянських країн і на восьмому в усьому світі. Білорусь – у списку 20-ти країн світу з високим рівнем донорства органів, випереджає Канаду, Великобританію та Австралію і перебуває приблизно на однакових позиціях з Францією та Італією. Їм вдалося, а ми мусимо наздоганяти.
Вдалося саме тому, що вони раніше почали, переконаний Павло Ковтонюк, і навіть експертизу в значній мірі у нас запозичили. Білорусь – країна маленька, а розвиток трансплантології має прив’язку до розмірів країни: лікарям потрібна велика практика, а для цього – пацієнтів має булти досатньо. «Та білоруси створили певні умови (в тому числі перейняли дещо у нас), вибудували систему і тепер дуже багато працюють, зокрема, на закордонних пацієнтів, забезпечуючи собі необхідний потік, – пояснює секрет успіху Ковтонюк. – Україна може забезпечити його й власними пацієнтами. Добре, що ми зараз за це взялися: перспективи нашої країни у цій сфері дуже, дуже хороші».
Каменів, які треба було для цього зрушити, Павло Ковтонюк нараховує три. Перш за все – законодавчий, який вже майже подолали. «Це відбулося за часів нашої команди. З профільним комітетом Ради стосунки складалися по-різному, але так чи інакше співпрацювали з ним і, слава Богу, закон прийнятий», – говорить колишній заступник Уляни Супрун. Майже 10 років трансплантацій депутати, можна сказати, не торкались, поки в уряді не почали з’являтися зацікавлені в змінах люди. «Успіхом, який бачимо, завдячуємо кільком командам урядів поспіль», – говорить пан Ковтонюк.
Ще одна складова – організація системи трансплантації. Саме національна система з єдиною базою даних донорів і реципієнтів, налагоджена система пошуку донора і логістики, пояснює Павло Ковтонюк. «І ця частина найскладніша, вона досі не реалізована, – зауважує він. – А донорська база з єдиною централізованою логістикою у кілька разів збільшила б обсяг трансплантацій в Україні». За новим законом, Єдину державну інформаційну систему трансплантації органів і тканин (ЄДІСТ) ще мають створити. Її повноцінний запуск планується 1 січня 2021 року.
СКІЛЬКИ МОЖНА ЗЕКОНОМИТИ НА ІНОЗЕМНИХ ДОНОРАХ
Єдиної бази поки не створили, а ось з кістковим мозком справа таки зрушила з місця. В Україні до 2019 року існував державний реєстр донорів на базі Державного експертного реєстру МОЗ. Але… «Активності – нуль, за 9 років вони зареєстрували аж 100 донорів. – розповідає Роман Куць, засновник Благодійного фонду «Український реєстр донорів кісткового мозку» (UBMDR). У 2019-му його ліквідували і запланували створити новий держреєстр, водночас зміни до законодавства дозволили працювати медзакладам з недержавними реєстрами. «Наразі ми єдиний працюючий в Україні реєстр донорів кісткового мозку, – говорить Куць. – Ще триває коригування нормативних актів, але працювати можемо». Цього тижня «Охматдит» проводить четверту ТКМ і, за словами Романа, не виключено, що до кінця року операції будуть ще. Так накопичується досвід, з огляду на який можна відточувати нормативку – вносити потрібне, видаляти те, що заважає діяти. «Тільки так це працює. Хоча в Україні багато людей хочуть відразу створити якусь ідеальну структуру, не маючи за спиною жодного кейсу», – говорить Роман.
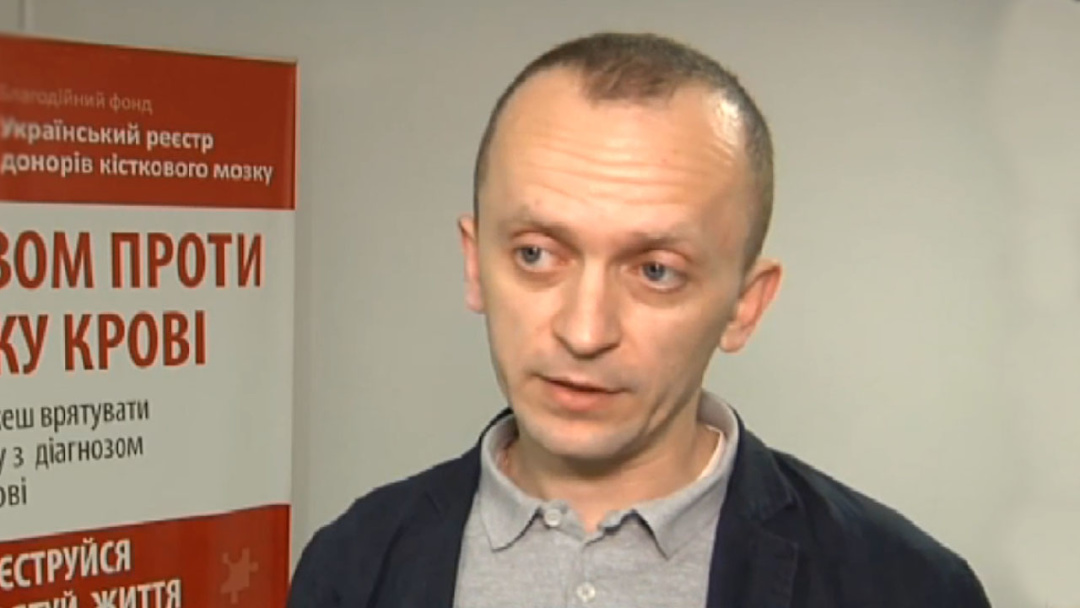
Вже рік реєстр UBMDR підключений до міжнародної мережі, користується всіма наявними опціями на рівні з іншими реєстрами світу. Зокрема, проводить пошук донорів на запит клініки «Охматдит». Трьох попередніх знайшли у Німеччині, четвертий – з Польщі. «Українська база ніколи не покриє власні потреби, якою б великою не була. Найбільші реєстри світу покривають свої потреби всього на 45-50%, – пояснює Куць. – Це через генетичні складнощі». Але, зауважує спеціаліст, в найближчий час однозначно треба збільшити національний реєстр до десятків тисяч донорів, в ідеалі – сотень тисяч. Для прикладу наводить Польщу, де за 20 років зареєстрували більш ніж 1,5 млн людей (там є кілька недержаних реєстрів). «Основна перепона – фінансування. Ми не встигаємо залучати достатню кількість благодійних внесків, щоб реєструвати всіх бажаючих», – говорить засновник фонду. Кожен тест-набір з мазками потенційного донора треба відправити у німецьку лабораторію, аналіз коштує 40 євро. Зараз у реєстрі 1400 донорів, на яких, отже, пішло понад 60 000 євро. «Щодо держфінансування – поки позитивних зрушень нема», – розповідає пан Куць.
Відкладати не можна – маючи власних донорів, можна значно економити на вартості ТКМ. Кожна трансплантація коштує близько 120 000 євро, український донор дозволив би зменшити вартість на 20-25 тисяч, впевнений Роман. «Кінцева вартість зазвичай залежить від країни та стратегії пошуку, кількості залучених донорів. Всі перевірки, транспортування оплачуються, ціна отриманих клітин з багатьох факторів складається», – пояснює він. Сам донор не отримує нічого, але політика держав така: для своїх пацієнтів все безкоштовно, покриваються витрати хіба на обстеження донора і забір клітин, а от іноземці сплачують все, адже наповнення реєстру – досить дорога справа.
Щоб мінімізувати витрати, UBMDR третій рік популяризує донорство в Україні. Днями, наприклад, до Українського реєстру донорів кісткового мозку приєднався Андрій Пятов, капітан збірної України з футболу. «Треба тему пропагувати, бо навіть багато лікарів не знають про наш реєстр і потребу в донорах, – говорить Куць. – Що казати про пересічних українців».
ДЕ ВЗЯТИ ВЛАСНИХ ТРАНСПЛАНТОЛОГІВ
Ще один наріжний камінь, у який, на думку Ковтонюка, впирався розвиток трансплантології в Україні – готовність самих медиків проводити такі складні операції. «І зараз за цим аспектом – видимий прогрес», – говорить він. Не минуло й року після законодавчих змін, як почали проявляти себе лікарі, готові робити пересадки.

Олександр Лисиця, завідувач відділенням трансплантації кісткового мозку в НДСЛ «Охматдит», де у квітні вперше в країні провели ТКМ від неродинного донора, говорить, що від цих людей якраз все й танцює. «Треба, щоб від головного лікаря до завідуючого відділенням всі мріяли про справу і впроваджували її», – переконаний він. У закладів розв’язані руки – вони вже комунальні підприємства, можуть надавати платні послуги. «Але без ентузіастів нічого не вдієш. Відкриття якихось центрів без наявної команди – це утопія, – говорить він. – Спочатку проєкт, потім будуємо щось космічне, інакше гроші на вітер».
Чекати, що МОЗ спустить якусь ініціативу, і лиш потім діяти виходить, марно. Лікар-гематолог посилається на Черкаський обласний онкологічний диспансер, де зусиллями головного лікаря Віктора Парамонова та команди лікарів з’явилося відділення ТКМ для дорослих (можна сказати, самотужки створили). Диспансер вже отримав фінансування МОЗ на проведення ТКМ. Виходить, це реально, і не тільки для столичних чи національних медзакладів. А для покриття потреби в неродинних ТКМ на всю Україну треба було б 2-3 потужних відділення, вважає Лисиця. «Максимум 4. У Польщі 4, то вони ще й іноземців приймають», – каже спеціаліст. В інтерв’ю Укрінформу він пропонував направити частину коштів, передбачених на оплату лікування дітей за кордоном (за його підрахунками, за 3 роки на це пішло 19,5 млн євро), на «Охматдит», щоб лікарня отримала розвиток. На зекономлені кошти можна розвивати в регіонах трансплантаційні центри. Це процес на 5-10 років і починати треба вже.
ДЕ БУДЕ НАЙБІЛЬШИЙ ТРАНСПЛАНТАЦІЙНИЙ ЦЕНТР УКРАЇНИ

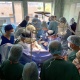
Трансплантації в Україні не було і не буде без ініціативних людей, погоджується Олег Самчук, гендиректор Клінічної лікарні швидкої медичної допомоги Львова. «Візьмемо, наприклад, лікарню у Ковелі – ту, де вперше за 15 років пересадили серце, а пізніше провели трансплантації нирок, – нагадує він. – Ми розпочали такі операції у грудні і відтоді в Україні пересаджено уже 5 сердець, одна печінка, підшлункова залоза та 14 нирок». І це мова лише про «трупні» операції, а ще є родинне донорство: ще плюс 65 операцій (11 печінок і 54 нирки). «Порівняно з потребами це мізер. Лише нирок, за середньоєвропейськими показниками, маємо пересаджувати тисячу в рік. Але зроблено все ж більше, ніж за десяток попередніх років», – переконує пан Самчук.
Ковельська команда (основна частина якої зараз уже у Львові), просто усвідомила, що несила більше відсилати пацієнтів ні з чим. Пересадка органу – це звичайна операція для світу, то чому Україна цього не робить? Далі – підготовка, отримання ліцензії, включення до пілотного проекту МОЗ, налагодження співпраці з київськими колегами.
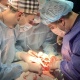
«Коли наша команда прийшла до львівської Клінічної лікарні швидкої допомоги, вже за два тижні лікарня отримала ліцензію на трансплантацію, а ще за кілька днів була пересаджена перша родинна нирка. «Зараз ми у пілотному проекті МОЗ, на рахунку – дві трансплантації серця, підшлункова, 4 посмертні нирки і 4 родинні. І це ще пандемія заважає розгорнутися», – розповідає Самчук.
 У Львові створюють найбільший трансплантаційний центр України
1 / 13
У Львові створюють найбільший трансплантаційний центр України
1 / 13
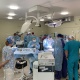
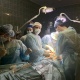
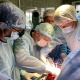
Зараз львівські трансплантологи рухаються до створення найбільшого трансплантаційного центру України. Пройшли стажування у Польщі, Німеччині, Білорусі, Туреччині та Франції. В закладі ремонтують операційні, закуповують обладнання, облаштували хорошу лабораторію. «Націлюємося на печінку і легені. Їх трансплантація – величезна проблема зараз, громадянам України легені не пересаджують ніде, – розповідає гендиректор лікарні. – Люди буквально обривають нам телефони, дуже сподіваються на нас». Зараз у листі очікування медзакладу 140 пацієнтів і список постійно поповнюється. Поки що операції покриваються у рамках пілотного проекту, але цього недостатньо. Відступати команда наміру не має. «Це люди, які хочуть розвиватися, не бояться змін і готові тяжко працювати по три доби на ногах, – говорить пан Самчук. – Але ніхто не скаржиться, усі розуміють, наскільки важливо те, що ми робимо».
Тетяна Негода, Київ